Auteur :
DR BONNET Florian
La chirurgie est un des moyens, qui associé au traitement médical, permet une prise en charge des MICI. Si le plus souvent, les moyens médicamenteux permettent un bon contrôle de la maladie, un recours à une prise en charge chirurgicale est possible, et constitue un élément important chez les malades atteints de MICI.
Ainsi, un acte opératoire est envisagé selon plusieurs circonstances :
L’acte chirurgical a pour objectif de réaliser une exérèse (retrait) d’un organe ou segment d’organe malade ou de traiter une complication.
L’abord mini-invasif (laparoscopie ou coelioscopie) est la référence dans la prise en charge des MICI. En diminuant les douleurs post opératoires, la durée d’hospitalisation, la récupération post opératoire, limitant le délabrement pariétal (risque d’éventrations post opératoires), les adhérences intra abdominales, avec un avantage esthétique évident, la voie mini invasive est ainsi la voie d’abord privilégiée, mais dans certains cas, notamment certaines interventions urgentes, ou chez des patients multi opérés, avec des lésions complexes, une chirurgie « classique » (par laparotomie) peut être nécessaire.
Ainsi, un acte opératoire est envisagé selon plusieurs circonstances :
- Complication
- Inefficacité des traitements médicamenteux
- Efficacité incomplète, avec impact important sur la qualité de vie des malades.
- Effets secondaires trop importants du fait d’une augmentation des posologies nécessaires au contrôle de la maladie
L’acte chirurgical a pour objectif de réaliser une exérèse (retrait) d’un organe ou segment d’organe malade ou de traiter une complication.
L’abord mini-invasif (laparoscopie ou coelioscopie) est la référence dans la prise en charge des MICI. En diminuant les douleurs post opératoires, la durée d’hospitalisation, la récupération post opératoire, limitant le délabrement pariétal (risque d’éventrations post opératoires), les adhérences intra abdominales, avec un avantage esthétique évident, la voie mini invasive est ainsi la voie d’abord privilégiée, mais dans certains cas, notamment certaines interventions urgentes, ou chez des patients multi opérés, avec des lésions complexes, une chirurgie « classique » (par laparotomie) peut être nécessaire.
Maladie de Crohn
Dans le cas de la maladie de Crohn, de par son atteinte de l’ensemble du tube digestif, une intervention chirurgicale ne traite qu’une zone localisée, au risque de voir se développer une récidive au niveau des segments adjacents. Dans ce contexte, la chirurgie doit être envisagée comme solution de recours et non pas de première intension, en priorisant au maximum les traitements non opératoires. Elle interviendra en cas d’échec du traitement médical ou en cas de complications.
Les communications aberrantes entre deux segments digestifs (les fistules), ou les abcès peuvent justifier une intervention. Les sténoses, des rétrécissements du calibre digestif, peuvent aussi, à distance d’un épisode aigu et quand elle ne sont pas accessibles à un traitement endoscopique, répondre à un acte opératoire.
Le maitre mot est de réaliser une résection économe, en préservant le plus possible de longueur digestive, à fortiori au niveau de l’intestin grêle dont les fonctions d’absorption des nutriments sont essentielles. En cas de résection trop importante ou répétée, on s’expose à la survenue « d’un grêle court », c’est-à-dire dont la longueur n’est plus suffisante à l’assimilation du bol alimentaire, justifiant un recours à une alimentation par voie veineuse en complément.
Le traitement de la maladie devra être poursuivi, pour limiter les rechutes, qui surviennent dans 30% des cas à 5 ans. 60% des patients auront recours à une nouvelle intervention chirurgicale. La surveillance, qui doit être précoce et régulière s’articule entre des examens biologiques (calprotectine fécale) et endoscopiques.
Dans le cas de la maladie de Crohn, de par son atteinte de l’ensemble du tube digestif, une intervention chirurgicale ne traite qu’une zone localisée, au risque de voir se développer une récidive au niveau des segments adjacents. Dans ce contexte, la chirurgie doit être envisagée comme solution de recours et non pas de première intension, en priorisant au maximum les traitements non opératoires. Elle interviendra en cas d’échec du traitement médical ou en cas de complications.
Les communications aberrantes entre deux segments digestifs (les fistules), ou les abcès peuvent justifier une intervention. Les sténoses, des rétrécissements du calibre digestif, peuvent aussi, à distance d’un épisode aigu et quand elle ne sont pas accessibles à un traitement endoscopique, répondre à un acte opératoire.
Le maitre mot est de réaliser une résection économe, en préservant le plus possible de longueur digestive, à fortiori au niveau de l’intestin grêle dont les fonctions d’absorption des nutriments sont essentielles. En cas de résection trop importante ou répétée, on s’expose à la survenue « d’un grêle court », c’est-à-dire dont la longueur n’est plus suffisante à l’assimilation du bol alimentaire, justifiant un recours à une alimentation par voie veineuse en complément.
Le traitement de la maladie devra être poursuivi, pour limiter les rechutes, qui surviennent dans 30% des cas à 5 ans. 60% des patients auront recours à une nouvelle intervention chirurgicale. La surveillance, qui doit être précoce et régulière s’articule entre des examens biologiques (calprotectine fécale) et endoscopiques.
Rectocolite hémorragique
Pour la RCH, une indication opératoire peut être posée en cas de maladie réfractaire au traitement médical, au bout de plusieurs lignes de traitement.
En cas de colite aigue grave, d’hémorragie, ou bien de distension majeure du côlon, la colectasie, une intervention est possible dans un contexte d’urgence. Enfin, en cas de survenue, sur un côlon malade d’un cancer du côlon.
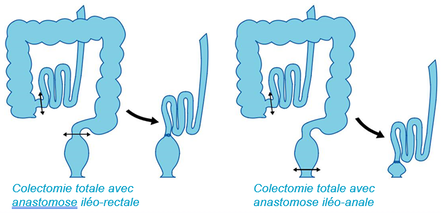
Pour la RCH, la colo-proctectomie (exérèse du côlon et du rectum) permet de retirer le segment digestif atteint et donc de guérir la maladie, celle-ci étant limitée à ses deux organes. La remise en continuité digestive se fera par une anastomose entre la partie terminale de l’intestin grêle (iléon) et l’anus : anastomose iléo-anale, ou dans certains cas avec un segment de rectum conservé : anastomose iléo-rectale basse.
Les contraintes opératoires visent à limiter les complications que ce soit en termes de fonctions sexuelles de fertilité ou d’exonération, en conservant une continuité digestive et une continence sphinctérienne. L’exérèse du colon et du rectum s’accompagne d’une accélération du transit qui peut être invalidante, justifiant un recours à des médicaments ralentisseurs du transit en post opératoire, et nécessite des artifices opératoires, visant à limiter le nombre de selles, en créant un réservoir (reprenant la fonction du rectum). Ce geste opératoire, comprend en fait plusieurs interventions, puisqu’une dérivation digestive (stomie) est nécessaire dans un premier temps, qui devra ensuite être refermée au cours d’une autre opération. Dans 10% des cas, cette opération est un échec pouvant justifier une reprise opératoire avec réalisation d’une stomie digestive définitive.
Aucun traitement médical n’est nécessaire après la chirurgie, la maladie étant guérie par l’intervention, mais dans 10 à 20% des cas, une inflammation chronique du réservoir est possible (pochite), ou de l’intestin d’amont (transformation en maladie de Crohn), justifiant alors une reprise du traitement médical.